Herramientas de usuario
¡Esta es una revisión vieja del documento!
Tabla de Contenidos
Salud psicológica y sociedad contemporánea
Fuente: Psicología. Teoría de la Praxis. Tomo I 1)
A pesar de que la noción de sociedad lleva implícita la cooperación entre sus integrantes y de que en la práctica los seres humanos trabajan unos para otros, la manera en que se ha organizado la vida social desde hace alrededor de cinco mil años a la fecha, y cada día más, implica una estructura y una dinámica progresivamente productora de múltiples expresiones de neurosis y psicosis, debido a que los individuos tienden a centrarse en sus necesidades, deseos y aspiraciones inmediatas descuidando el nicho ecológico y social en que viven, el cual paradójicamente se cobra ese olvido propiciando frustraciones, soledades, vacíos emocionales y un clima proclive a la violencia. Algunos individuos e instituciones se constituyen en elementos que frenan o reprimen la realización de las posibilidades de otros.
La neurosis constituye un estado de malestar y sufrimiento derivado del conflicto de una persona o una colectividad por la contraposición entre los deseos y las obstrucciones o amenazas en que se desenvuelve la vida cotidiana, muchas de ellas integrándose como fuerzas emocionales intensas y contrapuestas en la vivencia individual, familiar, institucional, laboral, comunitaria, nacional y planetaria. Freud (1923/1985), como Hobbes (1651/1984), consideró que eso era inherente a la “naturaleza humana” y es la concepción común que prevalece todavía hoy en día. La conflictividad emocional produce reacciones exageradas ante acontecimientos que, desde otro punto de vista, podrían tener una solución práctica sencilla o resultarían inofensivas.
Al menos desde la segunda mitad del Siglo XIX, y cada vez más hasta la fecha, se ha ido dando importancia mayor a los problemas psicológicos de las personas como un ámbito relevante de la problemática social contemporánea. La psiquiatría, como una rama de la medicina, ha encabezado la atención a lo que se ha denominado “salud mental”, como complemento de la “salud física” o “corporal”. La 65ª Asamblea Mundial de la Salud (2012) adoptó la resolución WHA65.4
“referente a la carga mundial de trastornos mentales y la necesidad de articular una respuesta integral y coordinada del sector de la salud y los sectores sociales en los países. En la resolución se insta a los Estados Miembros a asignar recursos suficientes a la salud mental y se pide a la OMS que prepare un plan de acción integral sobre salud mental para presentarlo en la 66ª Asamblea Mundial de la Salud por conducto del Consejo Ejecutivo en 2013”.
En esta perspectiva, la Organización Mundial de la Salud (OMS) concibe a la “salud mental” como
“un estado de bienestar en el cual el individuo es consciente de sus propias capacidades, puede afrontar las tensiones normales de la vida, puede trabajar de forma productiva y fructífera y es capaz de hacer una contribución a su comunidad” (Organización Mundial de la Salud, 2013).
Dicha definición de “salud mental” se relaciona con la dimensión positiva que la OMS le da al concepto general de “salud”:
“La salud es un estado de completo bienestar físico, mental y social, y no solamente la ausencia de afecciones o enfermedades” (Organización Mundial de la Salud, 2013).
Bajo esta definición puede decirse que la “salud” no existe ni ha existido: un pequeño malestar por estar demasiado tiempo de pie o sentado, una preocupación mínima o el llanto lógico ante la pérdida de un ser amado, o inconformarse con una situación social, serían considerados como falta de salud y, por tanto, enfermedad. Es evidentemente inconsistente.
Algo similar ocurre con la definición de “salud mental” al referirse a las “tensiones normales de la vida”: ¿Son “tensiones normales de la vida” el tráfico y el sonar constante de las bocinas de los automóviles en las grandes ciudades, la violencia social, la falta de seguridad pública, la concentración de la riqueza y la extensión de la pobreza, el burocratismo y la corrupción de los gobiernos; el abandono emocional o el abuso de unos hacia otros? Esa frase de la definición de la OMS es muy desafortunada: ambigua e irrelevante.
Tampoco basta con “trabajar de forma productiva y fructífera” pues hay muchos adictos al trabajo compensando soledades emocionales. La capacidad para contribuir a la comunidad tampoco garantiza que así lo haga o que lo haga por iniciativa personal, o que considere como contribución a la comunidad lo que para muchos otros constituye realmente un abuso o una humillante caridad.
La OMS no tiene un concepto claro de qué es la salud y mucho menos de qué es la salud mental, y, por tanto, tampoco puede comprender en qué consisten las posibles enfermedades o pérdida de la salud, al grado de que es frecuente que se considere como enfermedad lo que en realidad es una reacción sana y que se considere sano lo que va en contra de la armonía orgánica-emocional. Por ejemplo, de manera general se considera enfermedad a la elevación de la temperatura corporal, cuando, en algunas ocasiones, constituye una compensación sana para combatir infecciones (De Luca, Espinosa y Sánchez Azuara, 2012). En contrapartida, puede considerarse como “sano” el consumo de algunos productos comestibles industrializados que en realidad pueden estar causando daño a la relativa armonía orgánica, a la sustentabilidad de la vida. Algo similar ocurre en lo que llaman “salud mental”: la protesta puede ser un símbolo de salud y el conformismo un símbolo enfermizo, mientras que las definiciones de la OMS los consideran al revés.
En consonancia con la perspectiva alópata de la OMS, la Asociación Psiquiátrica Americana (APA) generó en 1952 el Manual Diagnóstico Estadístico de los Trastornos Mentales (DSM), como una variante especializada de la Clasificación Internacional de Enfermedades (CIE). Ambos documentos han sido una referencia tradicional de psiquiatras y psicólogos cuando se refieren a la psicopatología. La versión V del DSM fue publicada en mayo de 2013, unos días después de que la Sociedad Británica de Psicología (BPS) hiciera un llamado a desconocer su validez. Dicho pronunciamiento fue reportado por la revista Infocop Online (2013) de la siguiente manera:
“Tras el anuncio del Instituto Nacional de Salud Mental de EE.UU. (National Institute of Mental Health- NIMH) de dar la espalda a la clasificación del Manual Diagnóstico y Estadístico de los Trastornos Mentales (Diagnostic and Statistical Manual of Mental Disorders - DSM) y elaborar una nueva clasificación diagnóstica basada en marcadores objetivos y biológicos, la División de Psicología Clínica de la Asociación Británica de Psicología (BritishPsychologicalSociety - BPS) aviva aún más la polémica mostrandosu oposición a la aplicación del modelo biomédico para la comprensión de los trastornos mentales.
“… la División de Psicología Clínica de la BPS realiza un llamamiento internacional para el abandono definitivo del modelo de ‘enfermedad y diagnóstico’ en salud mental, manifestando que ‘es oportuno y apropiado afirmar públicamente que el actual sistema de clasificación diagnóstica, en el que se basan el DSM y el CIE, con respecto a los diagnósticos psiquiátricos funcionales, presenta limitaciones conceptuales y empíricas significativas. Por consiguiente, es necesario realizar un cambio de paradigma en relación con las experiencias a las que se refieren dichos diagnósticos.
“… señala que los llamados diagnósticos ‘funcionales’ –esquizofrenia, trastorno bipolar, trastorno de la personalidad, trastorno por déficit de atención, etc.– se presentan como una declaración objetiva de los hechos, pero son, en esencia, juicios… basados en la observación y la interpretación de la conducta y del auto-informe del usuario, por lo que están sujetos a variaciones y sesgos, lo que limita su validez.
“… aclara que ‘esta postura no debe interpretarse como una negación del papel de la biologíaa la hora de mediar y posibilitar las experiencias humanas, las conductas y el malestar en todas sus manifestaciones’, así como que tampoco pretende atacar a ninguna otra profesión sanitaria, sino a los modelos teóricos que se aplican en la comprensión de la naturaleza de los trastornos mentales”.
La Teoría de la Praxis señala que el concepto de “salud mental” es limitado porque supone que hay algo interno en la mente o en el cerebro de la persona enferma que no le permite adaptarse a la realidad, lo que constituye un enfoque parcial y es propio de la alopatía en la que se han formado los psiquiatras dentro del contexto de la mentalidad occidental que, al clasificar, separa aspectos que van unidos en un solo proceso. De acuerdo a esta perspectiva, si una persona actúa de manera “anormal” o rara será necesario administrar medicamentos o hacer algún tipo de intervención en sus procesos fisiológicos cerebrales y hormonales, sin atender la manera en que está viviendo, sus vínculos afectivos y sus posibilidades y limitaciones en su contexto real. Hablar de “salud mental” propicia una equivocada separación entre la mente y el cuerpo, así como con el entorno físico y social. En la Teoría de la Praxis se propone un enfoque integral en el que los fenómenos psicológicos se conciben como una dimensión esencial de lo real y no como algo separado.
En esta teoría,tener salud psicológica es diferente de “ser normal”. Porque no se trata simplemente de comportarse de acuerdo a las normas. La norma psicológica, lo que prevalece socialmente, es la neurosis en diversos grados motivadas por los absurdos reales en que se desenvuelve la mayoría de las personas en la actualidad; las personas con una mejor salud psicológica relativa son una pequeña minoría.
El concepto de salud psicológica propuesto por la Teoría de la Praxis no solamente abarca lo “subjetivo” o la forma en que una persona “interpreta” su entorno, sino también el entorno mismo. El ruido continuo y excesivo, las deudas impagables, los embotellamientos, la falta de descanso suficiente, las jornadas de trabajo excesivas, el abandono y la superficialidad emocional, la rutina y la monotonía prolongadas, el aislamiento prolongado, la falta de oportunidades de superación; la agresividad en la escuela, en el trabajo y en la calle; el bombardeo continuo de anuncios; son todas ellas alteraciones de la salud psicológica de una persona y, muchas veces, de una colectividad.
La salud psicológica no siempre significa un estado de “bienestar”: es sano sentir tristeza y dolor por la pérdida de un ser querido; sentir coraje contra el abuso y combatirlo; preocuparse por la pobreza de la mayoría de los habitantes del planeta, o por la de uno de ellos; sentir temor ante una amenaza real. Es enfermo que eso no ocurra o que ocurra lo contrario.
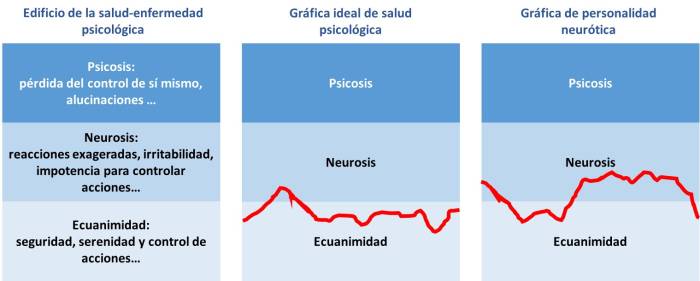
Edificio de la salud-enfermedad psicológica
El “edificio” o escala de la salud-enfermedad psicológica nos permite ver que en contraste con el estado neurótico o psicótico, una persona puede estar en un estado de ecuanimidad, o estabilidad de ánimo, cuando se siente segura, se mantiene esencialmente serena y –sobre todo– siente control de sus propias acciones, está haciendo o viviendo lo que quiere; incluso en situaciones que le causan tristeza, coraje o temor.
En cambio, una persona entra al estado neurótico en la medida en que tiene que hacer lo que no quisiera o siente que no puede hacer lo que quiere. Entonces, en cuanto más tenga esa sensación de conflicto entre lo que debe hacer (o “tiene que hacer”) y lo que quiere hacer, la persona se altera con más facilidad y, como consecuencia, tiene reacciones exageradas o desproporcionadas a la magnitud de los acontecimientos; puede enojarse con mucha facilidad, o llorar sin que haya una causa importante, o bien reírse de manera forzada y muchas veces escandalosa, o tener miedo elevado ante situaciones de poco riesgo; otras personas, debido a la neurosis, pueden no tener miedo ante situaciones realmente peligrosas (temeridad).
Las personas en estado neurótico, a veces desde el momento de despertar, suelen estar irritadas o irritables, o bien muy apáticas y emocionalmente aplanadas. Estas personas se caracterizan porque no pueden controlar sus propias acciones, por ejemplo, fuman cuando desean dejar de fumar, o comen más de lo que ellas mismas consideran conveniente; regañan a sus hijos o entran en conflicto con su pareja, con compañeros, familiares o amigos, cuando su propósito puede ser mantener relaciones positivas con ellos. Personas que quieren hacer ejercicio o dedicarse más al trabajo o a sus estudios y no pueden hacerlo. Se les dificulta mucho planear actividades porque fácilmente se desesperan y se frustran si algo no sale como lo tenían previsto, por lo cual les es difícil perseverar y lograr lo que quisieran conseguir. También constituye un rasgo de neurosis la flojera exagerada y la falta de motivación para involucrarse en actividades interesantes o productivas. La persona en estado de neurosis tiene dificultades para razonar y comprender el punto de vista de los demás, pero –a diferencia del estado psicótico– si bien exagera su percepción de los eventos “reales”, aún comparte los elementos esenciales de esa realidad con el grupo social al que pertenece.
Si los conflictos entre el deber y el querer se profundizan y se vinculan con un aislamiento social progresivo y predominante, las personas gradualmente pasan al tercer nivel del edificio: la psicosis, conocida comúnmente como “locura”. Estado en el cual la persona tiene dificultades para distinguir entre su imaginación y la realidad que perciben los demás; es decir, presenta alucinaciones (escucha voces, ve imágenes, tiene raras sensaciones táctiles, olfativas, gustativas, etc.), por lo que no puede coordinar su actividad con la de los demás ni compartir ideas o sentimientos. Entre más intensa sea la psicosis, ésta constituye una fuga del sufrimiento que produce la neurosis; mediante la “locura”, la persona se aferra a ideas, percepciones, sentimientos o rituales que le dan un significado relativamente estructurado a su existencia, la cual sería mucho más caótica y sufriente sin esos esquemas rígidos y repetitivos (Véase Figura 6).
Tanto la ecuanimidad, como la neurosis y la psicosis deben ser consideradas en diferentes grados y pueden establecerse al menos cinco niveles de intensidad-duración-frecuencia en cada uno de esos estados. Mientras la neurosis o la psicosis sean estados leves y, por tanto, relativamente transitorios no podrían ser catalogados como una enfermedad, sino cuando tengan un efecto esencial sobre la vida de la persona y/o sobre sus allegados. Una neurosis extrema y duradera es muy probable que sea el preámbulo de una psicosis como una forma de mitigar el sufrimiento que dicha neurosis genera, como lo ejemplifica bien la película Taxi Driver, dirigida por Martin Scorsese (1976). A medida que mayor sea la duración de un determinado grado de neurosis o psicosis sin atención será más difícil su tratamiento eficaz. La ecuanimidad también puede tener diferentes grados (5 niveles) y cuando sea más duradera y consistente será también más resiliente ante eventos neurotizantes o psicotizantes.
Figura 6. Edificio de la salud-enfermedad psicológica.
En el enfoque de la Teoría de la Praxis, la neurosis es parte del proceso de salud psicológica cuando se trata de un episodio transitorio, leve y ocasional. Enojarse, tener miedo o deprimirse de vez en cuando contribuye al proceso de maduración emocional y desarrollo intelectual de una persona, pues esos conflictos neuróticos transitorios propician que cambie su enfoque y amplíe el horizonte de sus experiencias. Si no fuera por esas neurosis eventuales, las personas mantendrían su manera de ser como niños sin lograr la prudencia, la responsabilidad, la capacidad de planeación a más largo plazo y, así, lograr acoplamientos socioemocionales más estables.
Estar de manera breve y leve en un estado neurótico o psicótico no constituye propiamente una patología; considerando el contexto, esto puede constituir una reacción de salud psicológica. Por ejemplo, es sano que una persona se enoje de manera proporcional ante una injusticia o un abuso, siempre y cuando en poco tiempo logre retomar la ecuanimidad para actuar de manera razonada y relativamente eficaz para afrontar aquello que le generó el enojo.
Enfermedad psicológica
En la Teoría de la Praxis se considera como enfermedad psicológica a todo intento o realización de abuso hacia el medio ambiente, hacia la comunidad, hacia otra(s) persona o directamente hacia sí mismo, ya que perjudicar a los demás es una forma indirecta de perjuicio propio; esto se explica por un estado “neurótico” y de enajenación, es decir, de conflicto entre emociones encontradas y de disminución de la posibilidad de captar y tener como relevantes los sentimientos de los otros. O bien, un nivel de “psicosis” cuando el ensimismamiento es tan extremo que el punto de vista y las vivencias de una persona rompen su capacidad de diálogo coherente y de congruencia esencial con los grupos sociales en que se desenvuelve. Desde luego, tanto las neurosis como las psicosis pueden variar en intensidad, duración y frecuencia, desde grados muy leves hasta extremos.
Existen muchas enfermedades psicológicas que no han sido consideradas en los conceptos y manuales postulados por los psiquiatras y es necesario incorporarlas a un manual alternativo de salud y enfermedad psicológicasPP para definirlas, caracterizarlas, explicarlas y generar pautas para su tratamiento. Entre muchas otras enfermedades que debieran incluirse en este nuevo manual podemos señalar las siguientes: corrupción, avaricia, consumismo, sobre-responsabilidad (hacerse cargo y ganar la iniciativa de lo que corresponde a otro(s)), irresponsabilidad, resentimiento, rencor, procrastinación (tendencia a postergar todo), machismo, hembrismo, abnegación, homofobia, vida vicaria (vivir la vida de otra persona), miedo a amar; inseguridad social; deseo desmesurado de tener estatus, llamar la atención y “pseudopoder”; envidiosidad o envidia patológica, abuso del uso de la palabra, superficialidad afectiva, autoritarismo, manipulación de la información, manipulación de personas o grupos, desatención y consumo excesivo de energía (en forma típica), culpar o criticar sin proponer alternativas (en forma típica), insensibilidad a la vida comunitaria, apatía política, conservadurismo, cerrazón (indisponibilidad para aprender), dogmatismo, fanatismo, carencia de actitud cooperativa, carencia de amistades de confianza, grupo primario diluido, carga excesiva de trabajo, falta de espacios para el descanso, descuido alimentario, falta de ejercicio corporal, entre otras.